في إسبانيا ، ما بين 8 و 10 من بين كل 10،000 طفل حديث الولادة لديهم بعض التشوهات في الأنبوب العصبي، أكثر من نصفهم مصابون بالسبينا بيفيدا. يتم توفير هذه البيانات من قبل الاتحاد الإسباني لجمعيات Spina Bifida و Hydrocephalus (FEBHI).
تشير التقديرات إلى أن هناك 19272 شخصًا في إسبانيا في إسبانيا (0.51٪ من إجمالي عدد الأشخاص ذوي الإعاقة في هذا البلد) ، وهو رقم يتناقص بفضل استخدام حمض الفوليك في التخطيط للحمل والوقاية حملات تستهدف العاملين في مجال الصحة.
وعلى الرغم من هذه البيانات وكونها تشوهًا خلقيًا خطيرًا ، إلا أن السنسنة المشقوقة غير معروفة لدى غالبية السكان. ماذا تتكون؟ ما الذي يسببها؟ هل يمكن الوقاية منه؟ كيف يتم علاجها؟ نحن نحاول حل الشكوك الأكثر شيوعا.
ما هو السنسنة المشقوقة؟
المصطلح يأتي من اللاتينية ويعني حرفيًا تقسيم أو عمود مفتوح.
إنه تشوه خلقي يحدث ذلك عندما لا يتشكل العمود الفقري للطفل بشكل طبيعي.
يشرح جمعية مدريد من Spina Bifida (AMEB) التي يتم تضمينها في عيوب الأنبوب العصبي (DTN). الأنبوب العصبي هو قناة ضيقة تطوي وتغلق بين الأسبوع الثالث والرابع من الحمل لتشكيل الدماغ والحبل الشوكي.
هناك حديث عن السنسنة المشقوقة (EB) ، عندما يكون جزء من الأنبوب العصبي الذي يشكل الحبل الشوكي لا يغلق تماما بين اليوم 23 و 26 من الحمل.
يعتبر خطيرًا جدًا لأنه في 90 بالمائة من الحالات ينتج استسقاء الرأس ويؤثر على الجهاز العصبي المركزي (الجهاز العصبي المركزي) والجهاز العضلي الهيكلي والجهاز البولي التناسلي.
 في الأطفال وأكثر من ذلك "من الأهمية بمكان الحصول على معلومات عندما تكتشف أثناء الحمل وتشعر بعدم الارتياح" ، تحدثنا إلى والدة فتاة مصابة بالسنسنة المشقوقة
في الأطفال وأكثر من ذلك "من الأهمية بمكان الحصول على معلومات عندما تكتشف أثناء الحمل وتشعر بعدم الارتياح" ، تحدثنا إلى والدة فتاة مصابة بالسنسنة المشقوقةما هو استسقاء الرأس؟
أو ما هو نفسه "الماء في الدماغ". إنه تراكم السائل النخاعي (CSF) داخل الرأس، عموما بسبب عدم كفاية الامتصاص.
هذا يسبب تضخم البطينين في الدماغ وزيادة الضغط داخل الرأس. ومن هنا تأتي الحاجة لوضع صمام لتحويل CSF الزائد إلى جزء من الجسم حيث يمكن امتصاصه مرة أخرى عن طريق تدفق الدم.
كيف يتم اكتشاف EB في الحمل؟
من خلال تحليل مستويات البروفيتوبروتين (وكالة الصحافة الفرنسية) في دم الأم ، بين 16 و 18 أسبوعًا من الحمل ، تم اكتشاف ما بين 64 و 80 بالمائة من الحالات.
تسمح عيوب الأنبوب العصبي الأكثر شدة لهذه المادة بالهروب ، وبالتالي يتم تسجيل مستويات عالية من AFP في مجرى دم الأم.
مزيج من هذا الاختبار مع تلك الموجات فوق الصوتية وتلك من السائل الأمنيوسي (بزل السلى) يزيد من صحة النتائج.
وبالإضافة إلى ذلك، يجب تأكيد التشخيص بالموجات فوق الصوتية قبل الأسبوع العشرين من الحمل، لتقييم عيب الانصهار الشوكي وتشوهات المخ المحتملة.
ما هي عواقبه على الأطفال؟
 FEBHI infographic
FEBHI infographic سوف يعتمدون على عيب الأنبوب العصبي. الأخطر هي تلك المفتوحة (الأولى والثانية).
- قيلة سحائية. يظهر كيس أو كيس يحتوي على أغشية الطبقة الواقية من الحبل الشوكي (السحايا) من خلال فتح العمود الفقري كما لو أنه تم دفعه للخارج.
في هذا الكيس يوجد السائل النخاعي وعادة لا يوجد تلف الأعصاب. قد يعاني الأشخاص الذين يعانون من ذلك من إعاقات بسيطة.
- العاهه. يتم تقديمه كحقيبة مع أنسجة عصبية مكشوفة دون تغطية الجلد. تحتوي الكيس على السائل النخاعي والأعصاب واللوحة العصبية.
لم يتطور النخاع بشكل طبيعي ، مما يؤدي إلى شلل العضلات وفقدان الشعور باللمس ، أسفل الآفة. تعتمد درجة الشلل على مكان وجود الخلل.
هذا هو أخطر أشكال السنسنة المشقوقة المتوافقة مع الحياة ، وهي واحدة من أكثر أسباب الإعاقة الجسدية شيوعًا في الطفولة ، والأكثر شيوعًا في المثانة والأمعاء العصبية.
- عيوب مغلقة تظهر ككتل في الجزء السفلي من الفقرات القطنية ، أحيانًا مع قفل من الشعر وتظهر في نهاية الثلث الأول من الحمل.
أنها تسبب آفة عصبية في الساقين ولكنها في كثير من الحالات تؤثر على المثانة. يمكن أن تمر دون أن يلاحظها أحد إذا لم يسبب تسرب البول.
كيف يتم علاج السنسنة المشقوقة؟
اليوم ، لا يمكن علاج السنسنة المشقوقة ، على الرغم من أن عواقب التشوه يمكن تقليلها ويمكن تحسين نوعية حياة الطفل.
الخطوة الأولى هي الإغلاق الجراحي للعيب ، وليس لاستعادة العجز العصبي (لا يمكن القيام به) ، ولكن لمنع الإصابة بالأنسجة العصبية وحماية النخاع الذي يتعرض له.
يتم إجراء العملية عادة بعد أيام قليلة من ولادة الطفل ، ولكن ثبت أن جراحة ما قبل الولادة تقلل من خطر الإصابة بالإعاقات الحركية والعقلية.
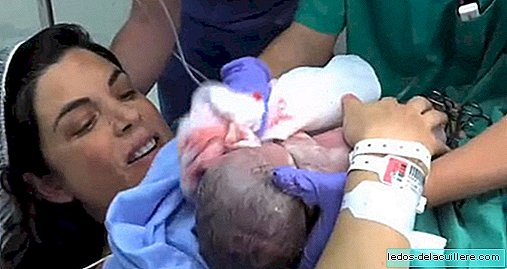
 في الأطفال وأكثر: الطفل الذي وُلد مرتين: خضع لجراحة جنينية لتصحيح شوكة الحبل الشوكي قبل الولادة
في الأطفال وأكثر: الطفل الذي وُلد مرتين: خضع لجراحة جنينية لتصحيح شوكة الحبل الشوكي قبل الولادةطور مستشفى جامعة فال ديبرون في برشلونة تقنية بالمنظار تسمح لجنين المشقوقة بالعمل داخل الرحم ، دون اللجوء إلى الجراحة المفتوحة. هذا يسمح للحد من الخداج لهؤلاء الأطفال والعواقب اللاحقة للمرض.
يتم التدخل بالمنظار ويغلق العيب في الحبل باستخدام رقعة خاصة تسمى Patch and Glue. هذه الجراحة أقل عدوانية لكل من الأم والطفل.
بمجرد تشخيصه ، ستتم معالجته مدى الحياة من قبل وحدة متعددة التخصصات ستلبي الاحتياجات الطبية للطفل المصاب ، وكذلك في مرحلة البلوغ.
ما الذي يسببها؟
الأسباب غير معروفة ، على الرغم من أن FEBHI ، يعتقد الخبراء أن الأصل هو مزيج من العوامل الوراثية والبيئية ، مثل نقص حمض الفوليك أو تغيير التمثيل الغذائي بسبب المخدرات. ولكن يجب توضيح أن:
انها ليست تشوهات خلقية وراثيةعلى الرغم من وجود تاريخ عائلي لنوع من عيوب الأنبوب العصبي ، إلا أن هناك خطورة متزايدة في إنجاب طفل بهذا العيب: 1.8 ٪ من كل 1000 ولادة ، 5 ٪ إذا كان هناك طفل مصاب بهذا التشوه.
هل يمكن الوقاية منه؟

يوصى بأن تستهلك النساء في سن الإنجاب 0.4 ملليغرام من حمض الفوليك قبل ثلاثة أشهر على الأقل من الحمل وخلال الأشهر الثلاثة الأولى من الحمل. وبهذه الطريقة ، تقل احتمالات أن يولد الطفل المصاب بانشقاق العمود الفقري بنسبة تصل إلى 70 في المائة.
 في الأطفال وأكثر من حمض الفوليك في الحمل: متى تبدأ في تناوله؟
في الأطفال وأكثر من حمض الفوليك في الحمل: متى تبدأ في تناوله؟ولكن نظرًا لعدم التخطيط للعديد من حالات الحمل ، من جمعيات Spina Bifida ، يتم تشجيع النساء في سن الإنجاب على اتباع نظام غذائي غني بحمض الفوليك.
توصيات أخرى من مركز أبحاث التشوهات الخلقية (CIAC) التابع لمعهد كارلوس الثالث الصحي في مدريد:
يجب على النساء اللائي لديهن تاريخ عائلي لنوع من عيوب الأنبوب العصبي أو اللائي أنجبن بالفعل طفلاً مصاب بهذا التشوه ، تناول 4 ملغ من حمض الفوليك من ثلاثة أشهر قبل الحمل ، وخلال الأشهر الثلاثة الأولى من الحمل. الحمل.
من المهم أن يقوم كل من الرجال والنساء الذين يحاولون إنجاب أطفال ، والعناية بصحتهم ، والحد من التعرض للمواد السامة ، وتجنب أوجه القصور الغذائية وتناول الأدوية دون وصفة طبية.
يجب على الرجال أيضًا تناول كميات صغيرة من حمض الفوليك قبل بدء البحث عن الحمل بثلاثة أشهر على الأقل ، حيث أنه وفقًا لمعهد كارلوس الصحي الثالث ، تعتمد بيولوجيا الطفل على الرجل بنسبة 50٪ وخطر الإصابة به. يقل التشوه في حالة تناول هذا الملحق.
 عند الرضع والمزيد من التغذية أثناء الحمل: الأطعمة الغنية بحمض الفوليك
عند الرضع والمزيد من التغذية أثناء الحمل: الأطعمة الغنية بحمض الفوليكصور | ستوك